特应性皮炎(atopic dermatitis)简称AD,是一种与遗传有关的、慢性复发性、具有年龄阶段特征的炎症性皮肤病。通常发生于幼儿早期、儿童期,可持续至成年期。
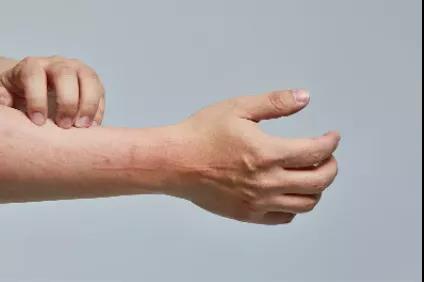
皮肤损害形态多样化常有渗出倾向,不同的年龄阶段可有不同的临床表现。
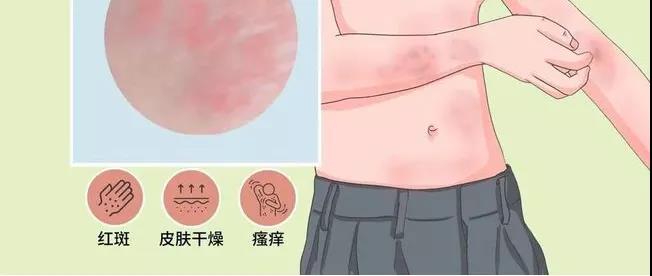
常有血清 IgE 升高,以及过敏性鼻炎、哮喘或特应性皮炎的个人史和/或家族史,皮肤干燥、慢性湿疹样皮损和明显瘙痒是其最基本的特征是其显著性特征。
特应性皮炎全球发病呈逐步上升的趋势,人群发病率约 0.1 %~0.5%,其中儿童约为 2%~3%。
发达国家儿童AD患病率达10%~20%,我国AD 患病率近10年来增长迅速。2014年,我国12个城市1~7岁儿童AD患病率达到12.94%,1~12 月婴儿AD患病率达30.48%。
特应性皮炎临床表现
婴儿期
在出生后第二或第三个月开始发病,皮疹分渗出型和干燥型,均伴剧烈瘙痒。主要发生在两颊、额头及头皮、颈部。
儿童期
多数在五岁前发病。皮损分湿疹型和痒疹型。典型的发病部位在肘前窝、腘窝、腕屈侧、眼睑、面部和颈部。
青年及成人期
皮损与儿童期类似。多为局限性干燥性皮炎损害,红斑或丘疹,融合后皮肤浸润肥厚而呈现苔藓样变,覆灰白色鳞屑 ,老年期(大于60岁),男性多于女性,皮疹通常严重而泛发,甚至出现红皮病。
为什么会得特应性皮炎?
遗传因素
特应性皮炎可能为多基因遗传病,遗传因素在发病中起重要作用。临床调查发现本病患者有特应性家族遗传史者占 43%~83%。父母双亲均系特应性体质的家庭,若同时患病其子女发病的风险可高达79%。
免疫异常
调查显示大多数患者血清IgE升高,IgE反映了免疫调节失常,是一种非特异性表现,其与特异变应原结合可导致肥大细胞、嗜碱性粒细胞释放组胺、慢反应物质A(SRS-A)和嗜酸性粒细胞趋化物等介质,进一步引起临床症状。
变应原
各种吸入或食入变应原进入体内均可诱发本病。如:屋尘螨、食物、感染性变应原(如金黄色葡萄球菌)、花粉、动物毛发等等。
皮肤屏障功能障碍
患者皮损和甚至外观正常的皮肤表皮屏障均存在缺陷,使经表皮水丢失增加,与本疾病的严重性密切相关修复和保持皮肤屏障功能对疾病的改善和恢复至关重要。
皮肤菌群紊乱
AD 皮损和外观正常皮肤常伴有以金黄色葡萄球菌定植增加和菌群多样性下降为主要表现 的皮肤菌群紊乱,以及所导致的代谢等功能异,促进了皮肤炎症的进展。
生活中的注意事项
对特应性皮炎,基础治疗及预防很重要:
衣:注意主要穿纯棉衣物,衣物分开漂洗;少接触尼龙化纤深色等易致敏材料衣物。避免各种机械、化学物质刺激,避免搔抓、摩擦,毛织物、酸性物质、漂白剂等刺激。
食:避免饮酒和辛辣食物,建议患者咨询医生。如果食物和皮疹间的因果关系明确,建议避食4~6周,观察皮疹改善情况,如患者既往无严重过敏反应史,必要时进行食物激发试验。
住:房屋保持通风透气,避免入住刚刚装修不久的房屋;保持居住环境的卫生,尽量减少灰尘;控制环境中致敏物,如尘螨、动物皮屑,花粉等;避免过度干燥和高温等刺激,居住温度要适宜
洗:及时清除汗液对皮肤的刺激,避免热水烫洗,有些特应性皮炎患者喜欢通过热水烫洗的方式缓解瘙痒,应坚决杜绝避免,过烫的洗澡水会进一步破坏皮肤屏障,加重疾病症状;建议患者缩短洗澡的时间和频率,建议每周洗澡2-4次,每次尽量控制在10分钟之内。
特应性皮炎怎么治?
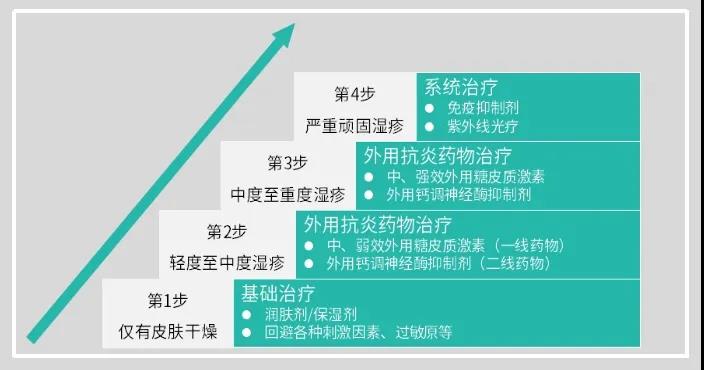
基础治疗
健康教育,使用保湿润肤剂,寻找并避免或回避诱发因素(非特异因素、过敏原回避等)。
轻度患者
根据皮损及部位选择糖皮质激素或钙调磷酸酶抑制剂(如他克莫司、吡美莫司等)治疗,必要时口服抗组胺药治疗合并症(过敏症如荨麻疹、过敏性鼻炎)或止痒;若合并感染时可外用或口服抗生素治疗。
中度患者
根据皮损及部位选择选择外用糖皮质激素制剂或钙调磷酸酶抑制剂控制症状,必要时药水湿包治疗控制急性症状;糖皮质激素或钙调磷酸酶抑制剂主动维持治疗,光疗(NB-UVB或UVA)治疗。
重度患者
住院治疗,系统用免疫抑制剂,如环孢素、甲氨蝶呤、硫唑嘌呤、吗替麦考酚酯,短期用糖皮质激素(控制急性严重顽固性皮损),生物制剂(如Dupilumab),JAK抑制剂(巴瑞替尼、乌帕替尼),光疗(UVA或NB-UVB) 治疗。